失智症的症狀,除了經常被提到的記憶力變差以外,根據不同的失智症類型與大腦損傷部位,也可能出現語言困難、判斷力下降、注意力缺損、走失與跌倒風險等,或者是出現其他的神經生理或情緒症狀。本篇文章將帶你認識失智症是什麼、失智症包含哪些類型、相關的症狀前兆、早期症狀、阿茲海默症和其他失智症類型的差異、可以就醫的科別、家屬觀察重點與日常陪伴方法,幫助您或您的家人及早辨識異常、降低照顧壓力,使用溫暖的方式陪家人面對神經退化的歷程。
失智症是什麼?失智症和阿茲海默症一樣嗎?
失智症(dementia)有很多種類型,而阿茲海默症(Alzheimer’s Disease)是失智症類型中的其中一種。失智症是一種認知障礙症(Neurocognitive disorders),患者的認知功能會明顯下降,經由醫師與相關醫療檢查(例如神經心理衡鑑、神經造影檢查)所確認,並且因為認知功能的症狀與下降,會明顯影響患者的生活功能或獨立自理的能力。
失智症的定義:與正常老化不同,認知明顯退化並影響生活

失智症是一種腦部疾病或因損傷所導致的臨床狀況,其特徵是多種不同的認知領域上出現障礙(例如記憶、語言、執行功能等)。正常老化的老人雖然也可能會忘記事情,但大多數時候會想起來,或者是經由身邊的人提醒時可以想起來。而失智症患者若有所遺忘,通常較難想起來或回憶起來。失智症的認知功能衰減是持續的,並且其嚴重程度會影響日常生活功能的進行。例如,患者可能會重複詢問相同的問題、重複說已經說過的內容、失去相關的生活技能(例如使用家電、忘記付帳單)、空間感缺損(例如在熟悉的路線上迷路、開始無法正常駕駛)、定向感缺損(開始無法辨識當下的時間、地點、人)。
阿茲海默症、血管型失智症與其他失智症類型差在哪裡?
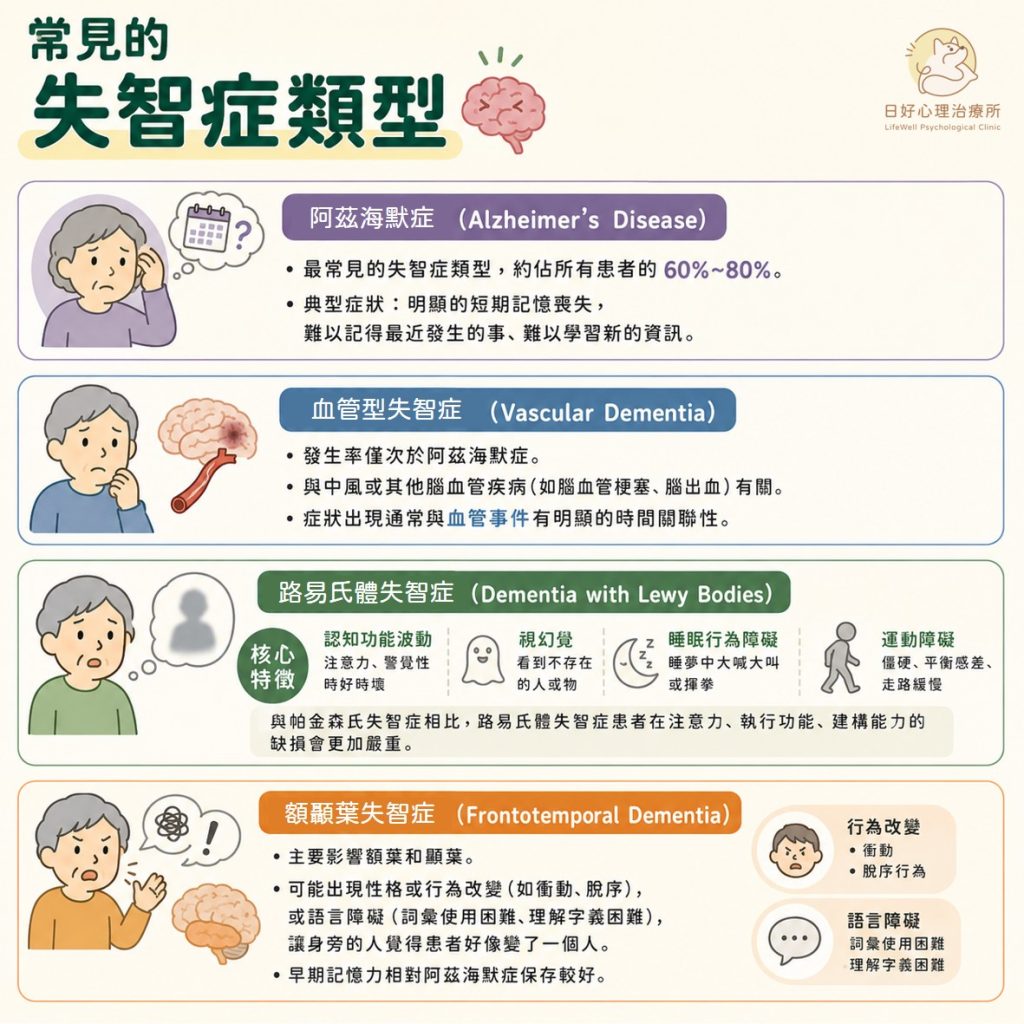
阿茲海默症(Alzheimer’s Disease)是最常見的失智症類型,典型的症狀是出現明顯的短期記憶喪失,難以記得最近發生的事、難以學習新的資訊。阿茲海默症大約佔了所有失智症患者比例的60%到80%。
血管型失智症(Vascular Dementia)的症狀發生,通常會和血管事件有明顯的時間關聯性,會與中風或其他腦血管疾病(例如小血管性腦病變)有關。與阿茲海默症的記憶缺損會逐漸越來越嚴重不同。有時,血管型失智症的認知功能缺損會像是「階梯式」的方式呈現,也就是認知功能看起來是「突然」下降,就像是往下走了一個台階一樣。血管型失智症的發生率僅次於阿茲海默症。
路易氏體失智症(Dementia with Lewy Bodies)的核心特徵是會出現波動性的認知表現(注意力、警覺性時好時壞)、鮮明的視幻覺(看到不存在的人或物)、快速動眼期睡眠行為障礙(例如在睡夢時大喊大叫或揮拳)、運動障礙(例如身體僵硬、平衡感差、走路緩慢)。路易氏體失智症患者可能會在注意力、執行功能(計劃能力、整合能力、抑制能力、工作記憶等等)、建構能力等認知缺損會更加嚴重。
額顳葉失智症(Frontotemporal Dementia)主要影響腦部的額葉和顳葉,發病年齡一般也較輕。這類型的患者可能會表現出明顯的性格改變或行為改變,例如變得衝動、出現脫序行為,令身旁的人或家屬覺得患者好像變了一個人、或者出現語言障礙(例如使用詞彙的困難、理解字義困難)。額顳葉失智症的早期記憶力相對阿茲海默症的保存較好。
失智症最年輕幾歲?年輕型失智症也不能忽略
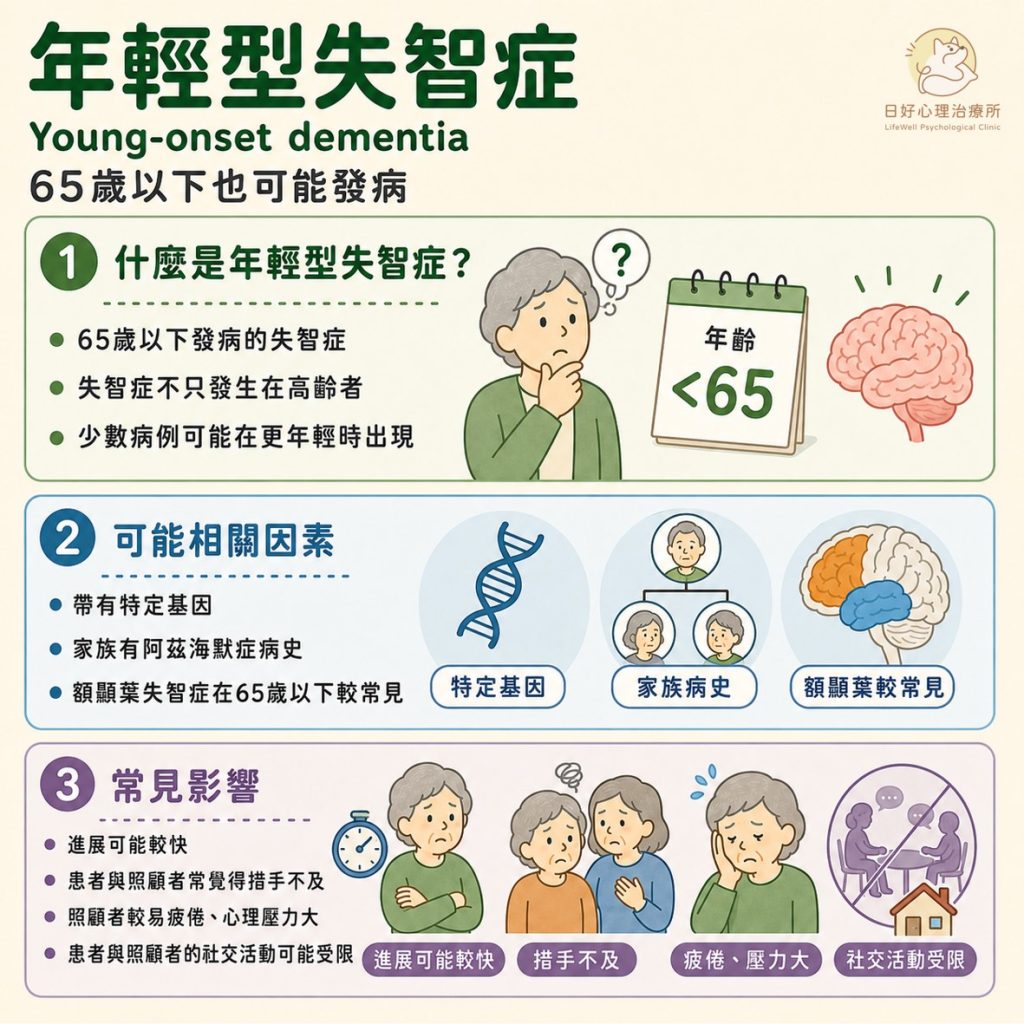
失智症也可能會發生在老人以外的年齡層。發病年齡在65歲以下的失智症,被稱為年輕型失智症(Young-onset dementia)。雖然失智症的盛行率會隨著年齡增加而大幅上升,但在某些罕見的病例中,患者可能會在非常年輕時就發病。帶有特定基因且具有阿茲海默症病史的家族,可能也會在年齡較早時就開始出現症狀。其中,額顳葉失智症在65歲以下的盛行率也較高。
年輕型失智症的進展相對迅速,經常讓照顧者和患者覺得猝不及防。年輕型失智症的照顧者,更容易感到疲倦,也更容易出現心理健康問題。也因為失智症帶來的功能影響,不只影響患者本身,照顧者的社交活動也會因此受到限制。
失智症前兆有哪些?如何初步觀察?

失智症的前兆可能是非常細微且緩慢發生的,與正常老化最主要的區別在於其認知功能的喪失會足以損害日常生活的能力。早期常見的變化例如情節記憶受損(頻繁忘記最近發生的事、忘記約好的事、重複詢問相同的問題等等)、執行功能下降(對於本來熟悉的複雜任務感到困難、無法像以前一樣處理帳單或操作電器)、語言功能缺損(說話開始找不到精確的詞彙,患者可能會說「那個東西」來代替具體名稱)。
失智症前兆與失智症警訊:記憶、語言、判斷力開始改變
- 記憶力持續下降:忘記近期發生的生活事件、忘記自己剛剛說過的話、忘記自己曾經做過的事,並且對於要想起來可能會感到吃力。
- 語言障礙:說話時出現找詞困難、表達詞彙時較為迂迴(例如用「吃飯的東西」代替「叉子」)、語言表達能力變得較差、開始難以理解他人的語言、說話變得不流暢等等。
- 判斷能力下降:在日常生活中難以為複雜事務做決定,例如合約、財務等等。或者是在社交互動中,難以正確判斷或使用合適的社交行為。
- 性格改變:變得比以往冷漠、對世界越來越不感興趣、感覺好像情緒變得平淡,沒有情緒起伏、變得衝動、出現脫序行為,就好像整個人變得和以前個性不同。
可能和失智有關:反覆懷疑、重複提問、情緒波動與走失傾向
除了認知功能退化以外,患者經常出現的神經精神症狀(Behavioral and Psychological Symptoms of Dementia,簡稱BPSD)也經常令患者本人覺得困擾,也會讓家屬感到難以照護。
- 妄想:最常見的是被害妄想和偷竊妄想。患者強烈懷疑自己會受到傷害、懷疑家人會偷走自己的東西。患者可能會因此藏起自己的東西但卻忘記位置,轉而懷疑是家人偷拿。
- 幻覺:患者可能會聽到或看到不存在的人事物,例如患者會說自己聽到有人說話的聲音、看到有過世的家人回來看自己等等。
- 情緒波動:出現語言攻擊(大罵、尖叫)、用身體攻擊身旁的照顧者、或者是拒絕照顧者幫忙自己。
- 睡眠障礙:晚上難以入睡、白天睡太多、半夜起床走動、快速動眼期睡眠行為障礙(例如在睡覺時做出激烈的動作)、半夜吵醒照顧者等等。
- 行為改變:拒絕洗澡、重複做同樣的動作(例如重複開關抽屜、衣服重複穿上脫下)、在公正場合做出不適合的行為、飲食習慣改變、想要把拿到手上的東西塞到嘴巴、即使飽了還是繼續將食物塞到口中等等。
正常老化、憂鬱症與失智症症狀怎麼分辨?
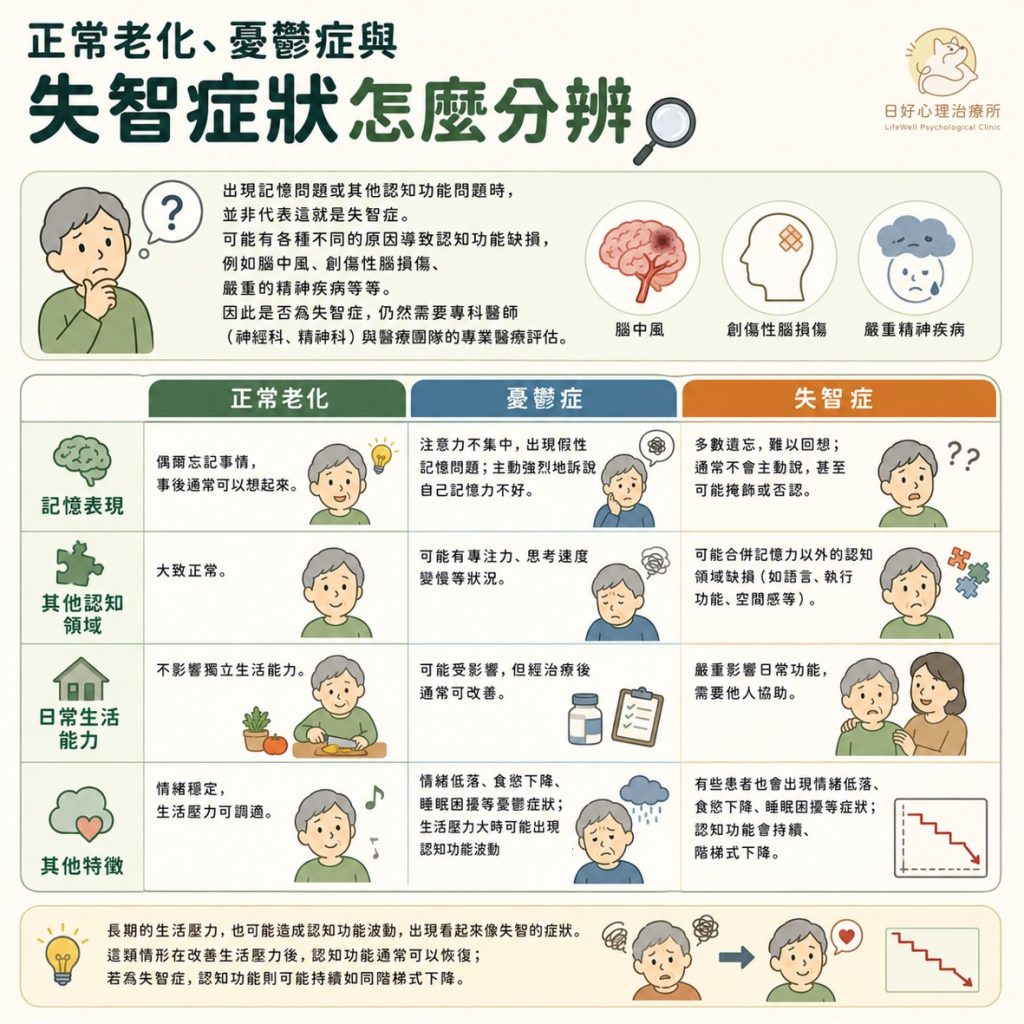
出現記憶問題或其他認知功能問題時,並非代表這就是失智症。可能有各種不同的原因導致認知功能缺損,例如腦中風、創傷性腦損傷、嚴重的精神疾病等等。因此是否為失智症,仍然需要專科醫師(神經科、精神科)與醫療團隊的專業醫療評估。
正常老化的人可能會忘記事情,但事後通常可以想起來。失智症患者可能會多數遺忘,並且難以回想,有時會合併其他認知領域的缺損。更重要的是,正常老化不會影響獨立生活的能力,但失智症會嚴重影響患者的日常功能。
憂鬱症經常會出現注意力不集中和假性記憶問題。患者可能會主動強烈地訴說自己的記憶力不好,但失智症的患者通常不會如此說明,甚至可能會掩飾或否認自己的認知缺損。憂鬱症的症狀包含情緒低落、食慾下降、睡眠困擾等等,但有些失智症患者也會出現這些情緒症狀。
長期的生活壓力,也可能會造成認知功能波動,出現看起來像失智的症狀。如果是生活壓力帶來的情緒困擾,這類情形在改善生活壓力後,認知功能通常可以有所恢復。如果是失智症的患者,其認知功能可能會持續下降且不可逆。
失智症初期症狀有哪些?失智症初期怎麼辦?
失智症在初期時,症狀可能不會相當明顯,因此有時很難被患者本人或家屬察覺到。如果在初期時懷疑是否存在失智症或相關風險,建議儘早尋求醫療評估介入,安排進一步的臨床檢查。
失智症初期最常見的症狀:記憶缺損、定向感下降
失智症初期的認知功能缺損,可能會出現遺忘近期事物、對周遭感到混亂或難以定向等,重要的是會影響工具性日常生活功能的活動(例如膳食處理、接聽電話)。
- 記憶缺損:忘記近期發生的事、忘記自己曾經說過的話、忘記自己曾經做過的事、忘記和他人已經約定好的事物等等。
- 定向感缺損:開始對於時間或地點難以辨識或回答,而無法回答並非來自於是沒有看日曆或沒有看手機。
懷疑失智症初期時,家屬與本人第一步該做什麼?
出現失智症的初期症狀時,有組織地收集患者的相關資訊,能提升臨床評估的準確性。
- 紀錄異常行為:具體紀錄患者認知變化的狀態、程度、病程變化,例如症狀是突然出現還是緩慢進展,是每個月還是每年都在惡化等等。
- 整理病史與用藥:紀錄患者當下是否有其他疾病(例如高血壓、糖尿病、腦中風歷史)或正在使用的藥物(例如安眠藥、止痛藥、精神藥物等),這些都可能與認知表現有關。
- 安排陪同就醫:家屬與患者本人需要一同前往神經科(神經內科)、精神科、記憶門診、失智門診等。因為醫師需要從本人和親近的家屬雙方評估相關的資料。
- 避免責備與爭論:溝通時以簡單清晰的指示為主,避免患者在出現認知缺損的症狀時進行爭論,這能減少彼此的挫折感。
失智症會變好嗎?早期介入能改善什麼?
失智症是漸進式進展的神經疾病,目前沒有可以完全治癒的方法(近年有最新研究顯示輕度失智症可在藥物治療後逐漸治癒)。但是如果提早發現、提早介入,可以減緩患者的認知功能劇烈下降、提升患者的生活品質。
在醫師與醫療團隊進行綜合評估(例如門診問診、抽血、腦造影檢查、神經心理檢查等)後,醫師會根據狀況評估使用哪一種藥物治療最佳。若有需要時,參與心理治療、認知訓練、規律生理作息、參加社交活動等,有助於維持患者的認知功能,延緩症狀下降的速度,也能增進患者和照顧者的生活品質。
非藥物治療例如心理治療、認知訓練、認知行為治療(Cognitive Behavioral Therapy)、行為活化(Behavioral Activation)、針對照顧者的支持性心理治療等,有助於減緩失智症相關的情緒困擾,例如憂鬱、焦慮。同時,在患者仍有決策能力的前期,可以和患者一起討論及早進行法律、財務、醫療照護(例如預立醫療決定Advance Decision)的相關計畫,能減緩家屬未來的照顧壓力並保障患者的醫療自主權。
延伸閱讀:覺得焦慮卻無從求助?焦慮心理諮商讓你安心踏出第一步、憂鬱症怎麼辦?憂鬱心理諮商有用嗎?費用、方法一次告訴你
失智症如何自我觀察?自覺異常時可以先觀察哪些事?
自我觀察症狀,或者是家屬在旁留意生活現象,都是協助患者早期發現臨床困擾的第一步。然而需要留意的是,自我觀察僅能作為初步參考,詳細的醫療診斷與檢查,必須經由專科醫師進行。
失智症自我觀察可以看哪些生活警訊?
您可以留意認知功能是否出現困難,也就是以前做得到的事但現在慢慢變得困難,或者是以前可以做的但現在功能有下降到影響生活的情形。
- 經常忘記約定:頻繁遺忘重要的計劃或預計完成的事,例如繳帳單、跟朋友的會面、回診時間等。
- 記憶衰減:忘記近期曾經發生的事件,或者是忘記自己在最近曾經跟什麼人見過面、在對話中經常重複詢問相同的問題、重複講述相同的事等。
- 語言困難:有時候要說出一個東西時,出現「找詞困難」。例如無法講出「梳子」(物品命名),只能說出「用頭髮的」(功能)。
- 重複行為:重複且刻板地執行某一項動作或語言表達,例如開開關關抽屜、衣服穿了又脱脱了又穿、重複提及相同的話題等。
- 難以完成熟悉事務:進行複雜活動的執行功能開始下降,例如原本能處理的工作、操作家電變得較為吃力。
- 定向感問題:開始難以辨識時間、地點在熟悉的地方或路線感到困惑、難以定向、甚至有迷路情形。
- 步態異常:在日常活動中,開始變得容易跌倒、走路不穩定、用小碎步的方式行走等等。
- 情緒與性格改變:變得情緒淡漠、退縮、對原本有興趣的事情逐漸失去興趣、出現不同以往的衝動或失序行為。
家屬版失智症觀察重點:哪些變化最值得記錄?
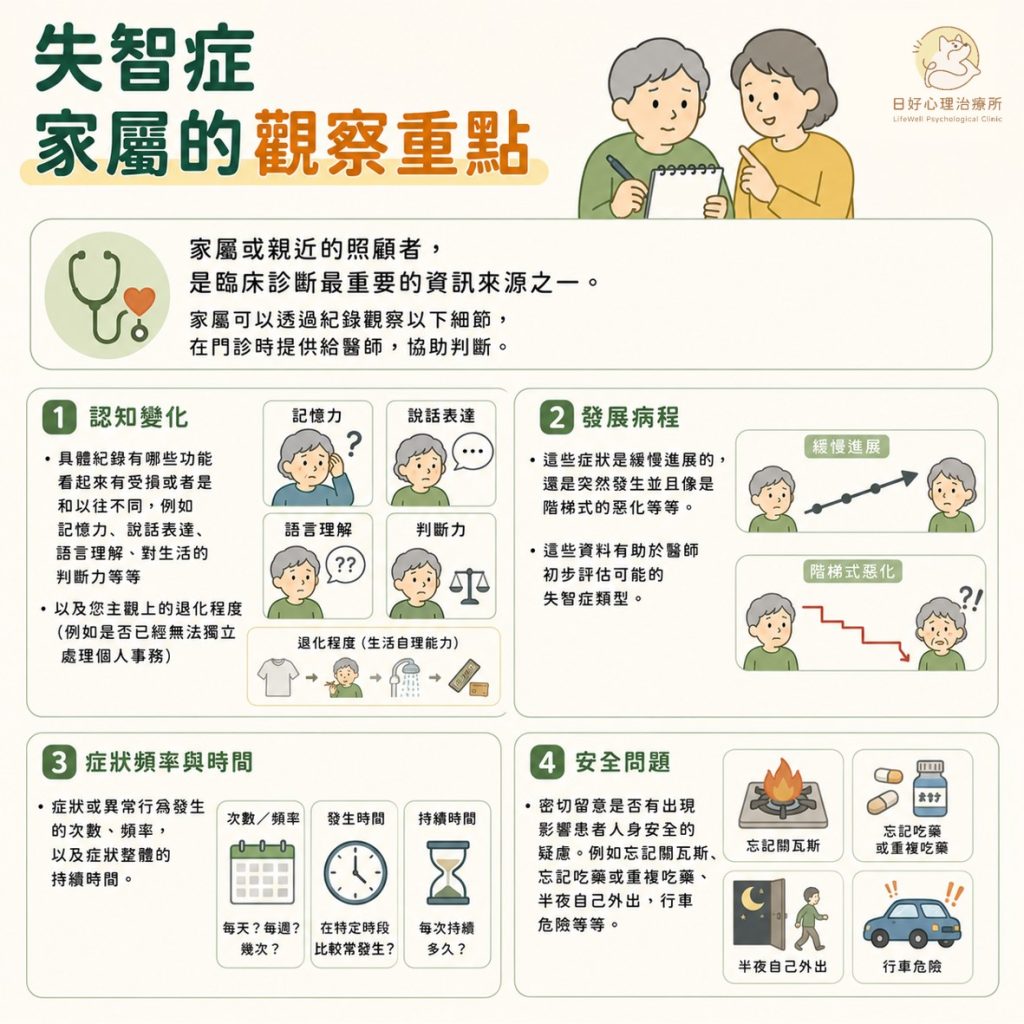
家屬或親近的照顧者,是臨床診斷最重要的資訊來源之一。家屬可以透過紀錄觀察以下細節,在門診時提供給醫師,協助判斷。
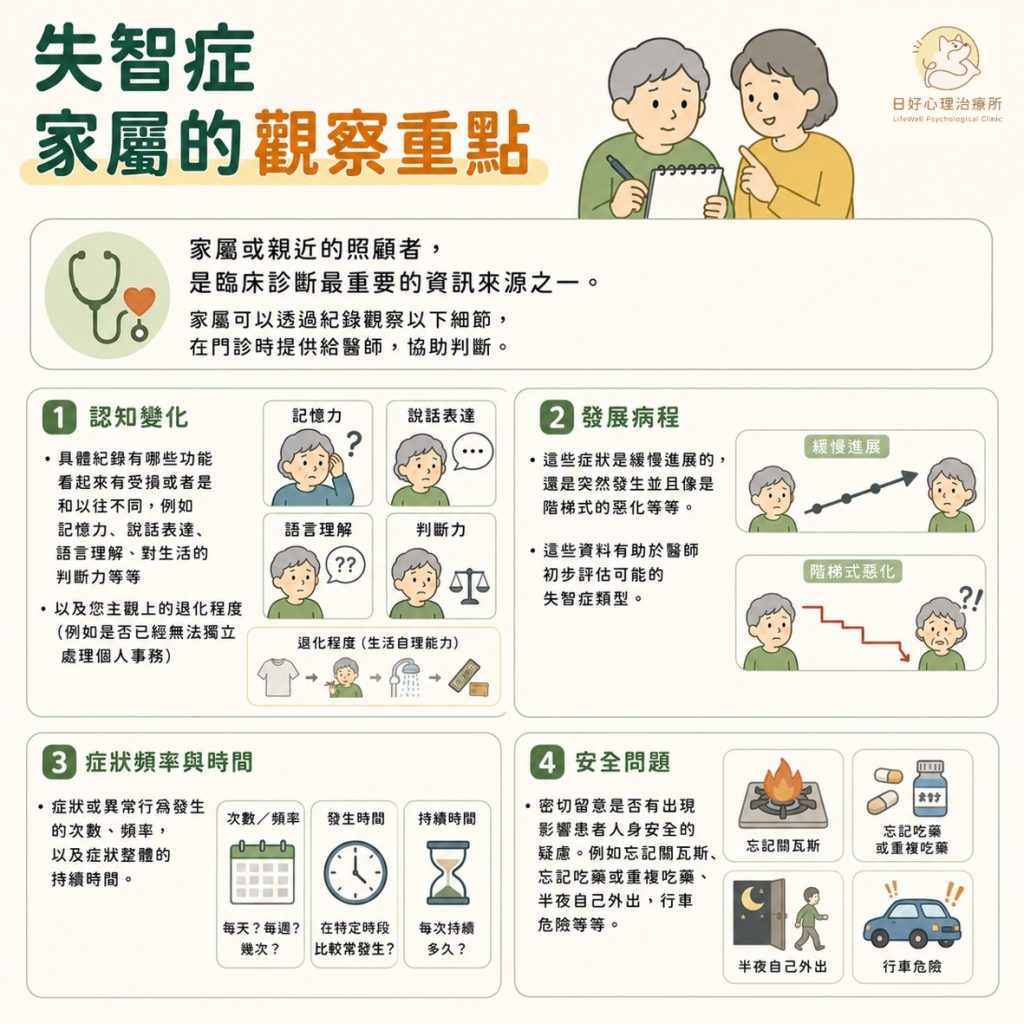
- 認知變化:具體紀錄有哪些功能看起來有受損或者是和以往不同,例如記憶力、說話表達、語言理解、對生活的判斷力等等,以及患者主觀上的退化程度(例如是否已經無法獨立處理個人事務)。
- 發展病程:這些症狀是緩慢進展的,還是突然發生並且像是階梯式的惡化等等。這些資料有助於醫師初步評估可能的失智症類型。
- 症狀頻率與時間:症狀或異常行為發生的次數、頻率,以及症狀整體的持續時間。
- 安全問題:密切留意是否有出現影響患者人身安全的疑慮。例如忘記關瓦斯、忘記吃藥或重複吃藥、半夜自己外出、行車危險等等。
自我觀察到異常後,為什麼還是要做正式醫療評估?
即使患者本人或家屬觀察到出現異常狀態,正式的醫學評估依舊是不可或缺的。因為失智症狀可能由多種不同的原因引起,需要經過一系列的評估與檢查,正確診斷才能有效介入。例如經過核磁共振(MRI)、電腦斷層(CT),近一步確認患者是否有中風、白質病變、腫瘤等生理病況。
有部分的認知障礙並非是來自於不可逆的神經缺損,而是由其他生理系統異常、維生素缺乏、營養不良、急性生理疾病治療後(例如手術)所引起,這些狀況與失智症不同,在治療後可能改善。
憂鬱症本身也可能表現出非常相似於失智症的記憶和注意力問題,因此需要鑑別診斷患者的認知功能缺損是來自於情緒困擾還是大腦神經病變。
此外,不同類型的失智症,在藥物反應的差異也會不一樣,因此由醫師正確診斷才能選擇使用哪一種最適合患者的藥物。
失智症看哪一科?就醫檢查流程一次看懂
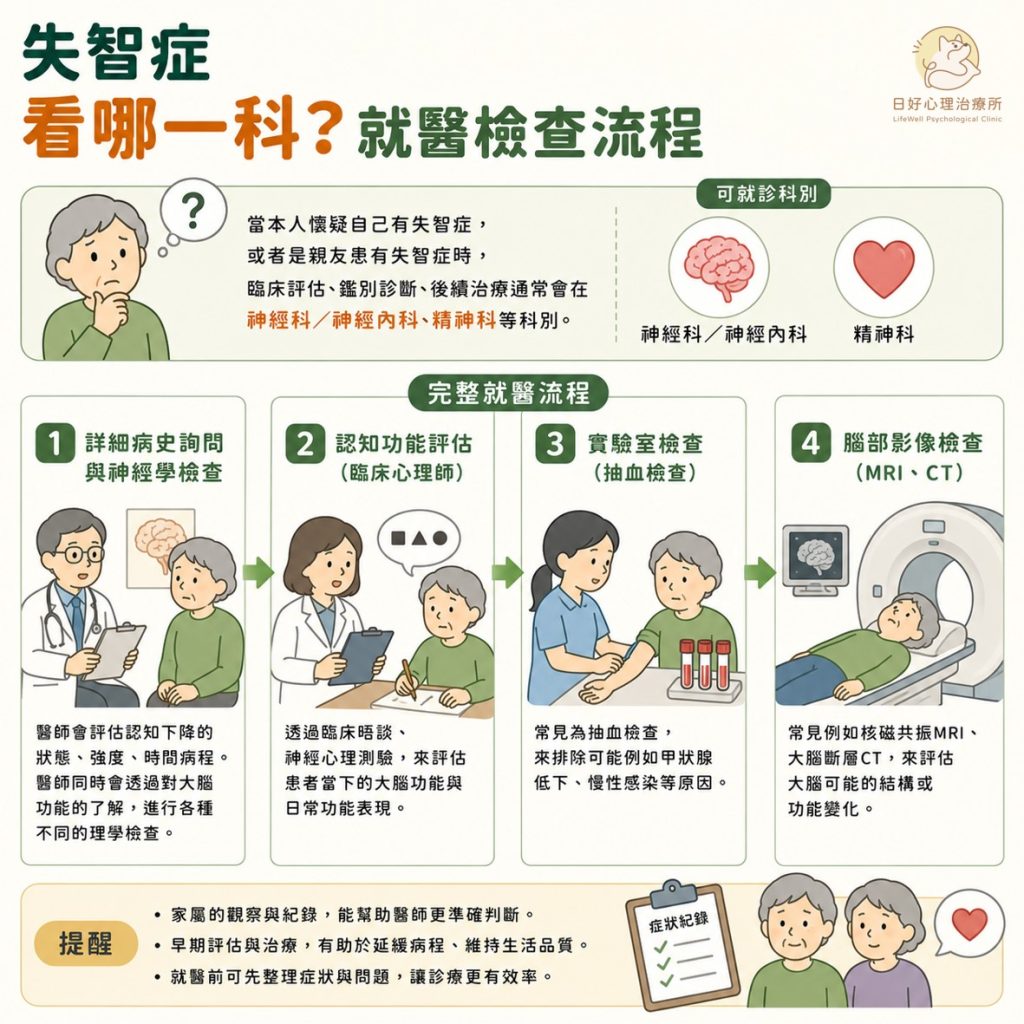
當本人懷疑自己有失智症,或者是親友患有失智症時,臨床評估、鑑別診斷、後續治療通常會在神經科/神經內科、精神科等科別。完整的就醫流程通常會包含:
- 詳細病史詢問與神經學檢查:醫師會評估認知下降的狀態、強度、時間病程。醫師同時會透過對大腦功能的了解,進行各種不同的理學檢查。
- 認知功能評估:由臨床心理師進行,也稱為臨床神經心理衡鑑、神經心理檢查等。臨床心理師會透過臨床晤談、神經心理測驗,來評估患者當下的大腦功能與日常功能表現。
- 實驗室檢查:常見為抽血檢查,來排除例如甲狀腺低下、慢性感染等原因。
- 腦部影像檢查:常見例如核磁共振MRI、大腦斷層CT、腦波EEG、核醫腦部血流灌注掃描(SPECT)等檢查,來評估大腦可能的結構或功能變化。
失智症看哪一科?神經內科、精神科怎麼選?
失智症是一系列複雜的臨床疾病,不同的科別在診斷與醫療照護上扮演著互相合作互補的角色。如果是初次就診,神經內科或精神科都是適合的。
神經內科:神經系統的理學檢查與大腦結構功能影像評估。近一步評估和辨識可能潛在的神經生理異常、腦部萎縮或血管病變。
精神科/身心科:處理失智症本身以外,也包含隨之帶來的情緒、行為、神經精神症狀,例如憂鬱、焦慮、妄想、睡眠障礙、異常行為等。
兩個科別對於失智症皆有專業的醫療知識,在初診時兩種科別都可以考量。在專門的失智症團隊或記憶照護門診中,也更會結合神經內科醫師、精神科醫師、護理師、臨床心理師、個案管理師、社會工作師等強力的醫療團隊。跨領域團隊的照護能提供更全面的患者與家庭照顧。
門診前要準備什麼?家屬如何陪同更有效?
失智症患者有時會出現缺乏病識感的情形,因此家屬或親近者的陪同和資料,對於醫師獲取正確的資訊相當重要。可以詳細記錄患者的症狀演變,紀錄症狀是從何時開始的、是突然發生還是緩慢惡化、症狀出現的順序為何等等。同時,紀錄患者在日常生活所出現的具體困難也相當重要。
如果患者目前有其他用藥歷史,也可以提供給醫師目前患者的完整用藥清單,彙整過往相關的生理病史,例如高血壓、糖尿病、大腦損傷歷史等等。
失智症症狀與行為變化:失智的人會出現哪些表現?
失智症會導致患者的多種認知領域缺損,症狀的嚴重程度會足以影響日常生活功能,例如社交、工作等等。除了最常出現的記憶力缺損以外,失智症也可能會造成患者的認知功能障礙、情緒症狀、行為異常、生理變化等等。
認知層面的失智症症狀:記憶、注意力、語言、定向感受損
- 短期記憶缺損:這是阿茲海默症最常見的早期症狀。患者會忘記近期發生的重要活動、重複詢問相似的問題、重複說自己已經說過的話、忘記物品的擺放位置等。
- 語言障礙:患者在說話時找不到確切的詞彙,改用比較不精確的方式代稱,或者是以該物品的功能來代稱。例如想說「湯匙」卻說「那個吃飯的東西」。在後期,患者的表達或理解能力可能會大幅下降。
- 定向感障礙:患者會無法正確回應當天的日期、月份、星期、天氣等,或者在熟悉的路線上迷路、找不到回家的路等等。
- 注意力缺損:患者會變得更容易分心,對於他人話語的注意力也會變得較短。如果在對方表達太多的資訊時,注意力可能會容易分散。
情緒與性格改變:失智者為什麼變得易怒、多疑或冷淡?
失智症患者出現的情緒波動,可能反映了大腦功能的病變和心理反應的交互作用結果。
- 妄想與多疑:患者因為記憶缺損,經常找不到自己的財物,有時會因此懷疑是家人或看護偷了自己的錢財。這來自於大腦無法正確整合資訊而產生的錯誤解釋。
- 冷淡與失動機:冷漠(Apathy)是失智症相當常見的症狀。患者看起來不關心家人、對生活漠不關心、對原本有興趣的事都沒有興趣了。實則上反映了患者的大腦喪失發起動機的能力,但經常被誤會為是刻意的懶散或無情。
- 易怒:患者可能因為混亂、無力感、害怕失去控制、或者變得越來越難理解環境中的訊號,而感到威脅,進而產生具有攻擊性或容易生氣的表現。
失智的人有痛覺嗎?身體不舒服卻說不出來怎麼辦?
失智症患者仍然保有痛覺,並且疼痛問題在失智症患者中的盛行率非常高。然而,隨著患者的認知功能和語言能力的下降,患者可能會無法使用語言明確表達自己的疼痛。有許多非語言訊號,可能是疼痛的表現,例如表情變化(頻繁皺眉、咬緊牙關)、出現神經精神症狀(突然激躁、不安、身體攻擊行為等)、生活變化(拒絕吃飯、睡眠品質變差、拒絕接受照護)等等。當失智症出現明顯情緒變化或躁動不安時,需要優先考量患者身上是否可能存在未被察覺的身體問題(例如疼痛、感染、便秘、排尿問題、電解質不均衡等)。
什麼人容易失智?常見風險因子與保護因子整理
失智症的風險是由遺傳、環境、生活等各種因素交織而成,其中可以分為「不可改變」與「可改變」等兩種類型。不可改變的風險因子包含高齡、帶有特定基因的遺傳、生理性別、家族病史等。可改變的風險因子包含教育程度、認知儲備、社交關係、飲食及生活習慣等。反言之,失智症的保護因子即是高教育程度、豐富的認知儲備、積極對社交的參與、健康生活習慣、規律運動習慣等等。
年齡、家族史、三高與中風:常見失智風險因子
失智症的盛行率會隨著年齡增長而大幅提升。在家族病史方面,阿茲海默症的風險有高度的遺傳率,如果帶有特定的遺傳基因會增加數倍的風險。
糖尿病、高血壓、高血脂,都可能會對神經功能造成負面影響,例如血管病變、中風、動脈硬化等等,這些都與失智症風險有關。另外抽菸、酗酒等不良生活習慣,也會對神經細胞造成負面損傷。
睡眠、憂鬱、社交退縮與活動量不足也可能有關
大腦本身的病理變化,長期的生理或情緒壓力,也會影響一個人的認知功能健康。
- 睡眠障礙:失眠、睡眠呼吸中止症、生理時鐘混亂,可能會增加失智症的風險。
- 憂鬱:未經治療的憂鬱症患者,具有較高的失智症發病率。同時,憂鬱也可能是失智症的相關前兆、併發症、或獨立的風險因子。
- 社交孤立:缺乏與他人的社會互動,會減少大腦可能獲得的正向刺激。因為社交互動本身也是一項複雜的認知任務,維持社交活動能協助維持大腦功能運作。
- 活動量不足:缺乏體能活動可能影響心血管健康,進而影響大腦血液供應。
以上僅是失智的風險因子,而非絕對的因果關係。
如何降低失智風險?可以從日常生活做哪些預防?
失智症的風險可以透過不同領域的介入,來有效維持一個人的大腦健康。維持規律運動、保持飲食均衡、控制三高、持續學習與閱讀、玩益智遊戲或桌遊等等,皆有助於維持大腦功能。此外,多參加社交活動例如家庭聚會、志工服務、社團活動,也有助於維持社交關係和大腦功能。
失智症惡化速度快嗎?失智症可活多久?
失智症的進展有高度的個體差異,每一位患者的退化速度都不一樣。惡化速度和生存時間都受到多重因素的影響。包含失智症類型(不同的病理原因導致退化的方式不同)、發病年齡、身體狀況、其他生理共病(例如糖尿病、高血壓、心血管疾病)、照顧品質等等。良好的非藥物治療、社交參與、居家安全管理(預防跌倒)、對維持生活品質與延緩功能退化都至關重要。
失智症惡化速度會因類型、年齡與共病而不同
高齡、出現幻覺、發病初期有明顯認知波動等因素,通常是預後較差的預測因子。路易氏體失智症的認知衰退速度,可能比巴金森氏失智症或阿茲海默症更快速。行為變異型的額顳葉失智症(behavioral variant FTD),其功能下降的速度也比阿茲海默症患者明顯。特定基因所造成的額顳葉失智症合併運動神經元疾病(Motor Neuron Disease),病程會劇烈地縮短,從發病到死亡可能僅約數個月至數年的時間。
失智症可活多久?從初期到晚期可能經歷哪些變化?
失智症是一個長期連續的疾病,從大腦出現病變到疾病最終階段可能長達8~25年。並且在這段時間,可能會有某段時期沒有出現明顯症狀,但是在患者的大腦中已經開始出現病理性改變。
初期主要的表現為情節記憶缺損(例如忘記近期活動、重複提問)、情感冷漠、找詞困難、認知狀態時好時壞、對於時間的定向感缺損等等。中期到晚期開始,認知損傷擴散至工作記憶甚至是長期記憶,例如忘記如何操作家電、被害妄想、偷竊妄想、幻覺。生理上可能出現步態不穩、頻繁跌倒。
同時,患者的生命長度可能會受到相關的併發症所影響,例如臥床導致的泌尿道感染、吞嚥困難導致的營養不良、跌倒引發的骨折等等。
失智最後會怎樣?晚期照顧與心理準備有哪些重點?
失智症晚期時,患者可能會完全失去語言能力、長期臥床、出現吞嚥困難、嚴重的激躁或攻擊行為等。建議可在患者仍有決策能力的初期,就及早討論法律與末期醫療意願等等,協助患者能自己決定在晚期時想要的醫療介入方式。在失智症的臨終,介入安寧療護或居家支持,能有效緩解患者的痛苦並提升尊嚴感。同時,照顧失智症患者是巨大的壓力來源,家屬常感到筋疲力盡和情緒低落。即時尋求支持團體、喘息服務、心理諮商介入,對於維持照顧者的心理健康至關重要。
了解失智症的自然病程是為了能「與疾病共存」並預先做好準備。每一步的提早規劃,都是為了守護患者的人性與尊嚴。
失智症防走失怎麼做?日常安全照顧的重點
環境管理、行為引導、配戴防走失手環或其他可辨識的物品,都對患者的安全照顧至關重要。透過簡單清晰的指令引導患者,減少因混亂而產生的激躁或遊走。可針對患者對於環境壓迫感與噪音的敏感度進行調整、盡可能減少壓力反應。調整時,特別需要注意廚房火災風險與藥物管理,避免患者因為認知障礙引發意外。
如果患者已經出現明顯的定向感缺損,例如容易迷路、難以辨識當下地點等等,則應定期評估與密切留意患者是否仍保有獨立的駕駛能力,在必要時須限制患者的開車範圍、時間、甚至是避免患者再次開車或騎車,以防迷路失蹤或造成自己或他人的傷害。
為什麼失智者容易走失?常見誘因有哪些?
失智症患者的走失,原因之一來自於大腦病變所導致的認知缺損與神經精神症狀(BPSD),尤其阿茲海默症患者特別容易走失。患者會逐漸混淆當下所處的地點,或在熟悉的路線上感到困惑,進而找不到回家的路。有些患者會出現遊走行為,例如患者可能在半夜時獨自走出家門並在路上遊走。同時,患者可能因為忘記當下自己所處的位置或剛剛說的話,可能更難找到回家的路或尋求協助。如果走到馬路上,患者對於物理環境中的壓力因子較為敏感(例如噪音、過度擁擠等),可能會因為害怕失去控制而混亂,試圖逃離現有環境,但使得患者離家越來越遠。
失智症防走失的實用方法:配戴資訊、環境管理與日常陪伴
透過強化基礎設施與無障礙設計,提升患者在社區活動的安全性。穩定的生理活動、參與社交聚會與有目的性的活動,能減少患者因為無聊或焦慮所引發的遊走行為。如果擔心患者離家而迷路,可以協助患者佩戴具有可辨識性的手環(例如有基本資料、聯絡電話、就醫電話等)、在衣物上縫上可以辨識身份的資訊、以手機的方式定位追蹤等等。
若家人走失了怎麼辦?家屬的應變流程與求助資源
- 報警求助:立即報案(失智者走失不需要等待24小時)。準備報案人和失蹤人的身分證件、失智者的清晰照片、說明特徵等等。
參考資料:台北市立聯合醫院:長輩有失智狀況,萬一走失了,怎麼辦?
- 立即尋求專業醫療協助:走失後找回患者後,應儘速前往神經內科、精神科就診。醫師能評估患者是否因突發的身體疼痛或病情惡化導致遊走行為。
- 聯絡醫療團隊:尋求個管師、護理師、社工師、心理師等其他醫療專業的協助,能提供具體的生理、心理、居家安全等相關建議。
- 心理調適與資源轉介:走失會對照顧者造成巨大的擔心和情緒壓力。家屬可以尋求支持團體或心理諮商服務,協助自己的情緒調節與情緒穩定。
- 備妥完整病史資料:在就醫或求助時,盡可能提供醫師詳細的用藥紀錄、行為記錄等等,以利醫療團隊判斷是否需調整藥物或進行非藥物的治療。
失智可以玩什麼遊戲?失智症認知活動與心理陪伴建議
失智症患者進行認知訓練、體能活動、社交參與,能有效維持當下的功能、延緩功能下降速度並提升生活品質。參加具有挑戰性但不過度有壓力的活動,例如閱讀、玩遊戲,有助於建立認知儲備進而延緩退化症狀。
失智可以玩什麼遊戲?以熟悉、簡單、有成功感為原則
設計遊戲與活動的重點在於維持互動和建立患者自信,訓練成績本身的重要性並不高。活動本身盡可能避免讓患者感到挫折或壓力。

- 懷舊與記憶活動:失智症對長期記憶保存較久,懷舊治療是有幫助的。可以利用照片、錄音、老歌、患者熟悉的物品,與患者一起討論和分享過去經驗,這有助於改善患者情緒和社交功能。
- 感官刺激與手工:摺紙、簡單拼圖、繪畫,或者是操作具有處決、嗅覺刺激的材料,能訓練患者的精細動作並維持神經連結。
- 可以使用音樂來減緩焦慮、改善情緒。家屬可以陪同患者跟著旋律一起拍手、唱歌、或進行簡單的節奏遊戲。
- 益智遊戲:下棋、拼圖、數獨、簡單桌遊等需要動腦的遊戲。
- 日常活動:鼓勵患者進行園藝、釣魚、散步、參與家庭聚會等愉悅的活動,並可根據患者的個人喜好進行調整。
比起糾正,更重要的是陪伴:家屬互動時該注意什麼?
- 避免考試式提問:避免頻繁詢問「你記得我是誰嗎?」、避免糾正患者的記憶錯誤、不與患者持續爭論「事實」為何。因為對患者來說,他們也同樣對自己的記憶不確定,可能帶來更大的挫折,如此的爭論也會使照顧者感到相當大的壓力。當患者感到挫折,容易引發情緒激躁或攻擊行為。
- 肯定與情緒支持:採取再保證與轉移注意力的方式互動。當患者感到不安時,溫和安撫情緒,並將患者的注意力慢慢引導到他們感興趣的事物上。
- 簡化溝通:給予患者簡單、清晰的指令,順著患者的節奏進行,能減少衝突並增加患者的合作意願。
- 提供安全的空間讓患者能表達他們的恐懼和困擾,即使語言表達能力下降,家屬只要能展現出同理心與專注地聆聽,就能提供強力的心理支持。
家屬也需要被照顧:照顧壓力與支持系統不能忽略
照顧失智症患者是一項巨大的挑戰,有一定程度比例的照顧者會出現憂鬱或疲累的症狀。照顧者可能會因為無法滿足患者的所有需求而感到有罪惡感。然而,過度的同理心可能會導致同理心疲勞,讓照顧者因為承擔過多患者的痛苦而忽略自己的身心健康。家屬可以利用日間照顧中心或喘息服務,在經濟允許的狀態下尋求相關看護資源的協助,有助於減輕居家照護壓力。也能參與心理諮商或支持團體,降低焦慮與心理壓力。
失智症常見問題
失智症與正常老化最主要的區別,在於認知功能的喪失是否會影響日常生活功能。正常老化的人可能會偶爾忘記名字,但可以自己想起來或者是在他人稍作提醒時可以回憶;失智症患者遺忘近期事件的頻率會更高,且會影響日常生活功能。如果覺得自己或覺得家人有失智徵兆,應立即尋求專科醫師的專業評估和協助,經過一系列檢查後才能確定診斷。
失智症的前兆通常是緩慢發生的。常見的早期徵兆包含短期記憶受損、執行功能下降、難以處理複雜任務、語言困難、定向感障礙、性格改變等。
儘早就醫評估(神經內科、精神科)、參與認知訓練、規律生理活動與運動、進行社交活動、環境與居家安全規劃、提前安排醫療與法律規劃。
失智症(dementia)是一個認知障礙症的總稱,每一種類型的失智症會根據它們的病理原因不同而分類。阿茲海默症(Alzheimer’s Disease)是失智症的其中一種類型,大約佔失智症病例的60%~80%左右。
失智症除了認知退化,經常伴隨神經精神症狀(BPSD)。心理症狀包含憂鬱、焦慮、情緒淡漠、妄想、幻覺等。行為症狀包含激躁、攻擊行為、重複無目的的行為、遊走、脫序行為、難以抑制自己的失抑制行為等。生理症狀包含疼痛、睡眠障礙、食慾下降等等。
神經內科、神經科、精神科、記憶門診、失智特別門診等等。
風險因子分成「不可改變」與「可改變」兩種類型。不可改變包含高齡、相關遺傳基因。可改變包含高血壓、糖尿病、肥胖、抽菸、聽力受損、睡眠障礙、社交孤立、缺乏體力活動等。
失智症大多發生在高齡者,但65歲以前發病的失智症被稱為年輕型失智症(Young-onset dementia)。年輕型失智症患者的主要病因除了阿茲海默症,額顳葉失智症的比例也相對較高。
失智症在目前,沒有完全治癒的方式。但是可以透過藥物治療或非藥物介入(例如認知訓練、運動、人際社交)等方式,緩解症狀並延緩退化。早期介入也能提升患者的生活品質、降低照顧者負擔。
失智症的惡化速度具有高度的個體差異。不同類型之間的失智症在認知缺損的方式也不相同。例如,路易氏體失智症的認知衰退速度通常比巴金森氏失智症或阿茲海默症快。年輕型失智症患者的病程通常較有侵略性,退化速度可能比較快。如果有共病三高或心血管疾病的患者,如果未經妥善控制,惡化風險會有所增加。
生存時間受到發病年齡、疾病類型、整體健康狀況影響。根據不同的失智症類型,會從數年到十幾年不等。有些患者最後可能是因為感染、營養不良、跌倒引發的併發症而死亡。
設計遊戲活動時,以「維持功能」和「建立自信」為原則,避免挫折感。益智遊戲例如下棋、拼圖、數獨等。也可以利用老照片、熟悉物品進行懷舊治療,聆聽與分享患者過去的經歷,有助於穩定情緒。感官活動例如唱科、畫畫、音樂節奏活動等,也會有所幫助。
參考資料
Arvanitakis, Z., Shah, R. C., & Bennett, D. A. (2019). Diagnosis and management of dementia. Jama, 322(16), 1589-1599.https://doi.org/10.1001/jama.2019.4782
Cao, Q., Tan, C. C., Xu, W., Hu, H., Cao, X. P., Dong, Q., … & Yu, J. T. (2020). The prevalence of dementia: a systematic review and meta-analysis. Journal of Alzheimer’s Disease, 73(3), 1157-1166.https://doi.org/10.3233/JAD-191092
Dintica, C. S., & Yaffe, K. (2022). Epidemiology and risk factors for dementia. Psychiatric Clinics, 45(4), 677-689.https://doi.org/10.1016/j.psc.2022.07.011
Musa, G., Slachevsky, A., Muñoz-Neira, C., Méndez-Orellana, C., Villagra, R., González-Billault, C., … & Lillo, P. (2020). Alzheimer’s disease or behavioral variant frontotemporal dementia? Review of key points toward an accurate clinical and neuropsychological diagnosis. Journal of Alzheimer’s Disease, 73(3), 833-848.https://doi.org/10.3233/JAD-190924
Reuben, D. B., Kremen, S., & Maust, D. T. (2024). Dementia prevention and treatment: a narrative review. JAMA Internal Medicine, 184(5), 563-572.https://doi.org/10.1001/jamainternmed.2023.8522






