在生產過後,經常感到情緒低落,常常覺得想哭泣、失眠、焦慮、容易生氣,有時可能會擔心自己能否是一位好媽媽?這些不一定只是產後太累,也可能是產後憂鬱的警訊。本文整理了產後低潮與產後憂鬱的相關表現,也整理了兩者的差異、如何自我評估與觀察、有哪些治療方式與伴侶陪伴方法,幫助媽媽與家人及早發現、及早尋求心理健康的協助。
產後憂鬱是什麼?產後憂鬱的定義為何?
產後憂鬱(Postpartum Depression)是許多母親會經歷的情緒困擾,不只會對母親造成困擾,對於嬰兒和伴侶也會有所影響。產後憂鬱被定義為個體在懷孕期間或分娩後四週內出現憂鬱發作的症狀(有些廣泛的臨床研究指的是在分娩後一年內出現的憂鬱)。產後憂鬱除了包含憂鬱發作的典型症狀以外,也可能出現對於嬰兒健康的過度擔憂。
如果要診斷為產後憂鬱,除了憂鬱症狀在上述的特定期間發生,也必須符合憂鬱症(Major Depressive Disorder)的診斷標準:
核心症狀:個體出現以下至少五項或更多的症狀,且持續時間達到兩週,並且「情緒低落」或「失去興趣」的時間,幾乎在每天大部分時間都存在。症狀包含:
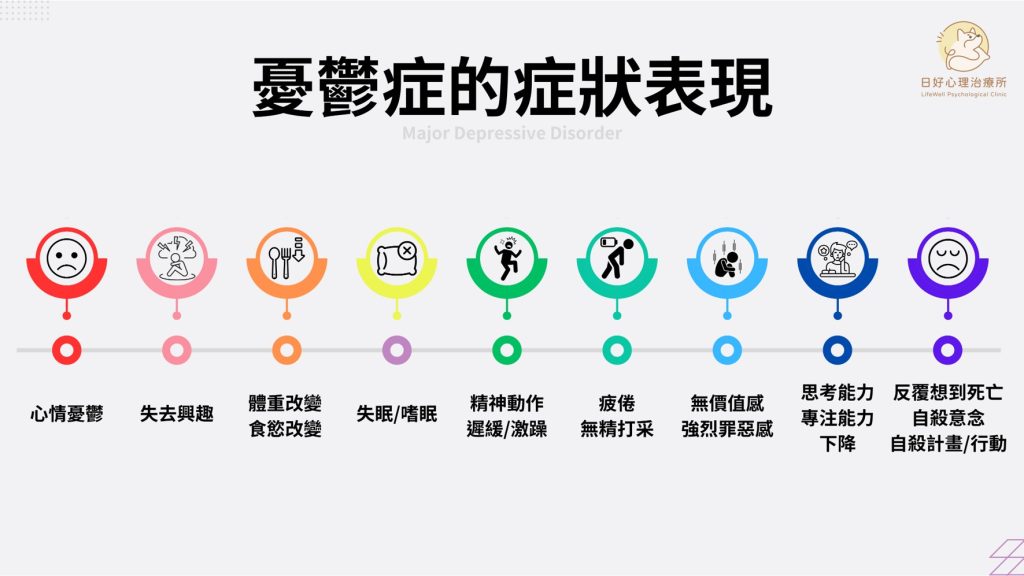
- 情緒低落
- 失去興趣
- 體重或食慾明顯改變
- 睡眠困難,例如失眠、嗜睡
- 心理動作性激躁或遲緩(Psychomotor agitation / retardation)
- 疲倦、精力下降
- 思考能力下降、猶豫不決、注意力下降
- 失去價值感、過度的罪惡感
- 重複出現死亡或自傷念頭
如果要符合憂鬱症的診斷,除了上述九項症狀達到五項以上,在症狀表現中必須包含第一項(情緒低落)或第二項(失去興趣)兩者之一。
在精神疾病診斷與統計手冊(DSM-5)中,產後憂鬱被歸類於憂鬱症(Major Depressive Disorder)的其中一個特別註記(在分娩前後發作),並非是獨立的診斷。本文為了讓讀者順利閱讀,在本文總稱為產後憂鬱。
延伸閱讀:憂鬱症怎麼辦?憂鬱心理諮商有用嗎?費用、方法一次告訴你
產後憂鬱與一般情緒低落有什麼不同?
在母親懷孕期間與生產過後,出現身心與情緒的變化是正常反應,也會隨著時間慢慢緩解。產後憂鬱和一般情緒低落的差異在於對生活功能的影響、嚴重程度、持續時間等等。產後憂鬱是一種臨床上的精神疾患,其症狀會影響患者的生活功能,例如可能使母親難以執行對嬰兒的照顧,例如餵食、睡眠、回應嬰兒需求等等。並且一般的情緒低落通常不會導致生活功能的負面影響,並且大多不會持續太久,並且可以隨著時間慢慢復原和調適。但產後憂鬱可能會持續兩週以上甚至更久,並且影響不同生活的功能,包含嬰兒照顧、社交人際、生活適應、職場人際、伴侶關係等等。
產後憂鬱與產後低潮的不同
產後低潮(Postpartum Blues)與產後憂鬱是兩種截然不同的狀態。產後低潮的狀態是非常常見的,有高比例的母親都會經歷產後低潮。產後低潮也是母親在產後身心重新適應的自然過程。產後低潮通常在分娩後三到五天內達到高峰,並且會在兩週內自行消失。然而產後憂鬱通常會在產後數週開始出現,並且可能持續超過兩週以上。
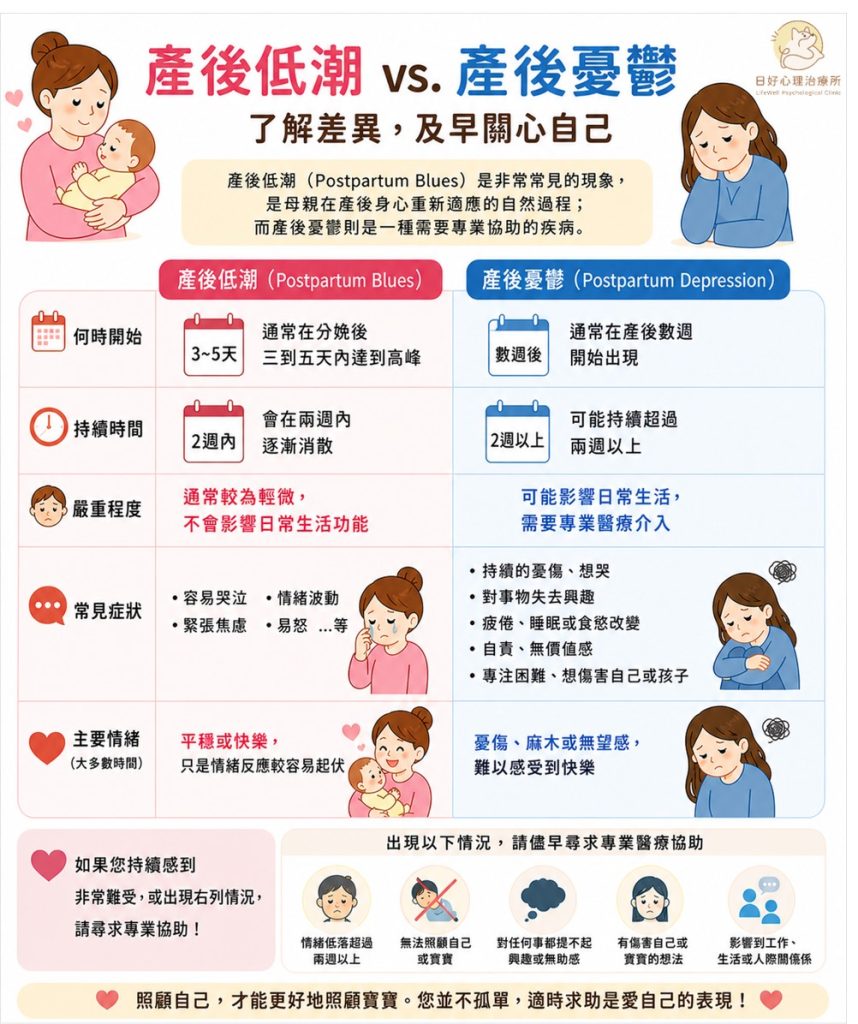
產後低潮的嚴重程度通常較為輕微,可能包含容易哭泣、情緒波動、緊張焦慮、易怒等等,但是這些狀態通常不會影響日常生活功能。而產後憂鬱的症狀可能會影響日常生活,需要專業醫療介入。產後低潮的母親,主要的情緒在大多數時間通常仍然是平穩或快樂的,只是情緒反應變得較容易起伏。產後憂鬱則是在大多數時間是憂傷、麻木或無望感。
為什麼很多媽媽一開始沒有發現自己是產後憂鬱?
許多產後憂鬱的症狀有時連本人都難以察覺。因為產後憂鬱的核心症狀包含疲累、睡眠不足、食慾變化等等,可是這些狀態在照顧新生兒的正常過程中也會出現,這使得臨床症狀容易被忽略或是被誤解為正常的調整期。有些母親會擔心,如果自己表現出對於生育或新生兒的負向情緒,會受到他人的誤解和不諒解,也因此有可能未察覺到自己可能出現的憂鬱狀態。並且,產後憂鬱的症狀有時會漸漸惡化,最初母親可能只感覺到些微的不舒服,直到功能明顯受到影響時才察覺到憂鬱帶來的影響。
產後憂鬱的症狀有哪些?如何知道自己有沒有產後憂鬱?
要確認是否為產後憂鬱,可以首先觀察是否具有情緒上的困擾,如果感到情緒困擾明顯影響自己的生活或是照顧孩子時的狀態,則建議需要尋求精神醫療或心理健康的專業協助,例如精神科醫師、心理師等等。
產後憂鬱的症狀:情緒、身體、想法與行為的常見表現
產後憂鬱的表現因人而異,每一個人的症狀可能都不盡相同。
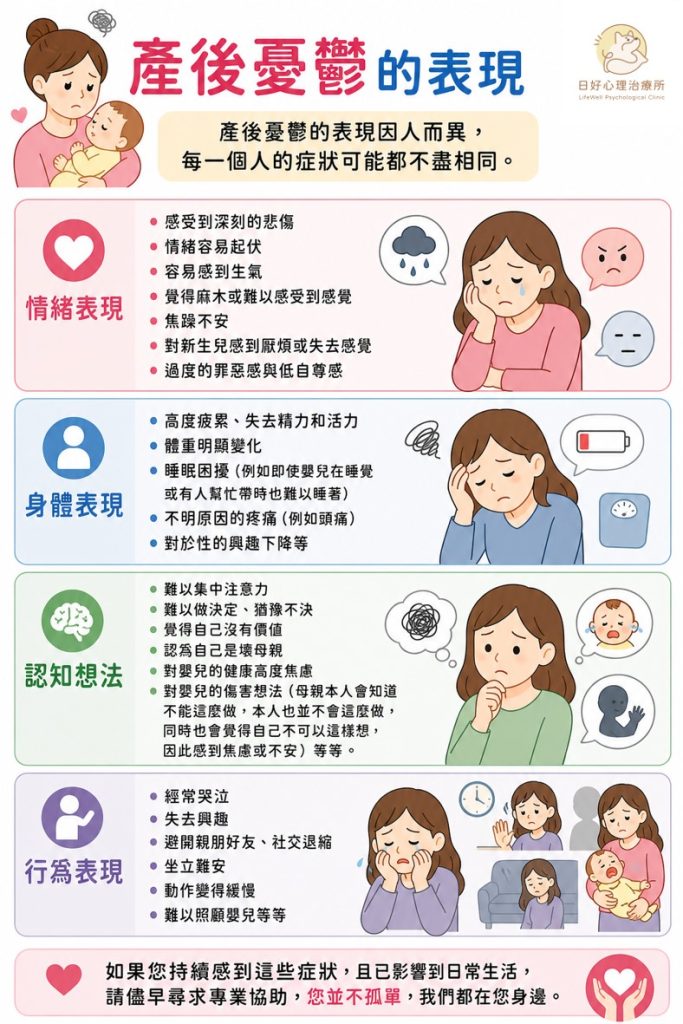
- 情緒表現:感受到深刻的悲傷、情緒容易起伏、容易感到生氣、覺得麻木或難以感受到感覺、焦躁不安、對新生兒感到厭煩或失去感覺、過度的罪惡感與低自尊感。
- 身體表現:高度疲累、失去精力和活力、體重明顯變化、睡眠困擾(例如即使嬰兒在睡覺或有人幫忙帶時也難以睡著)、不明原因的疼痛(例如頭痛)、對於性的興趣下降等。
- 認知想法:難以集中注意力、難以做決定、猶豫不決、覺得自己沒有價值、認為自己是壞母親、對嬰兒的健康高度焦慮、對嬰兒的傷害想法(母親本人會知道不能這麼做,本人也並不會這麼做,同時也會覺得自己不可以這樣想,因此感到焦慮或不安)等等。
- 行為表現:經常哭泣、失去興趣、避開親朋好友、社交退縮、坐立難安、動作變得緩慢、難以照顧嬰兒等等。
產後為什麼容易哭泣?一直想哭是正常還是警訊?
產後容易哭泣可能是一種正常反應,因為懷孕與生產是一件會對母親身體有劇烈生理與心理變化的歷程。在分娩後,母親體內的賀爾蒙會有明顯的波動,這可能是情緒波動的原因之一。另外壓力賀爾蒙(皮質醇)與催產素的生理系統的調整,也可能影響母親的情緒反應。
有許多母親在生產之後會經歷產後低潮,眾多表現之中即包含容易哭泣,但通常會在兩週內自行消失。如果一直想哭的感覺持續超過兩週,並且其程度嚴重到讓母親覺得難以因應或因此難以照顧孩子,這可能就會被視為是重要的警訊,應尋求專業協助。
除了悲傷之外,產後憂鬱還可能有哪些不容易被發現的症狀?
產後憂鬱的表現除了悲傷以外,也會出現容易被忽略或誤會的潛在症狀。例如會出現傷害嬰兒的強迫性思考,例如擔心自己會傷害嬰兒。這些想法通常對母親的內心來說是不和諧的,也就是母親其實感到恐懼而且並不想要有這些想法,但是就像是一種強烈的不可控制感,好像自己無法停止去想這些想法。這種有侵入式想法的不安,通常也令母親難以向他人訴說。
產後憂鬱也可能會對配偶、其他家人、孩子感到極度不耐煩、容易感到憤怒等等。此種情形也經常被周遭他人誤會是脾氣變糟,然而如此情緒的變動可能暗示著母親的情緒困擾。
焦慮也是產後憂鬱的母親相當常見的表現。母親可能會擔心嬰兒的身體健康或安危,例如因為擔心嬰兒在睡覺時無法呼吸,而反覆醒來確認嬰兒的呼吸、對於嬰兒的細節展現過度的擔憂與不安。
產後憂鬱如何自我覺察?產後憂鬱量表可以幫助什麼?
有時產後憂鬱的症狀,並不一定能夠很順利地被說出口,因為在那些心情中,有著許多難以言喻的情緒困難。
如何知道自己有沒有產後憂鬱?先從日常狀態檢查開始
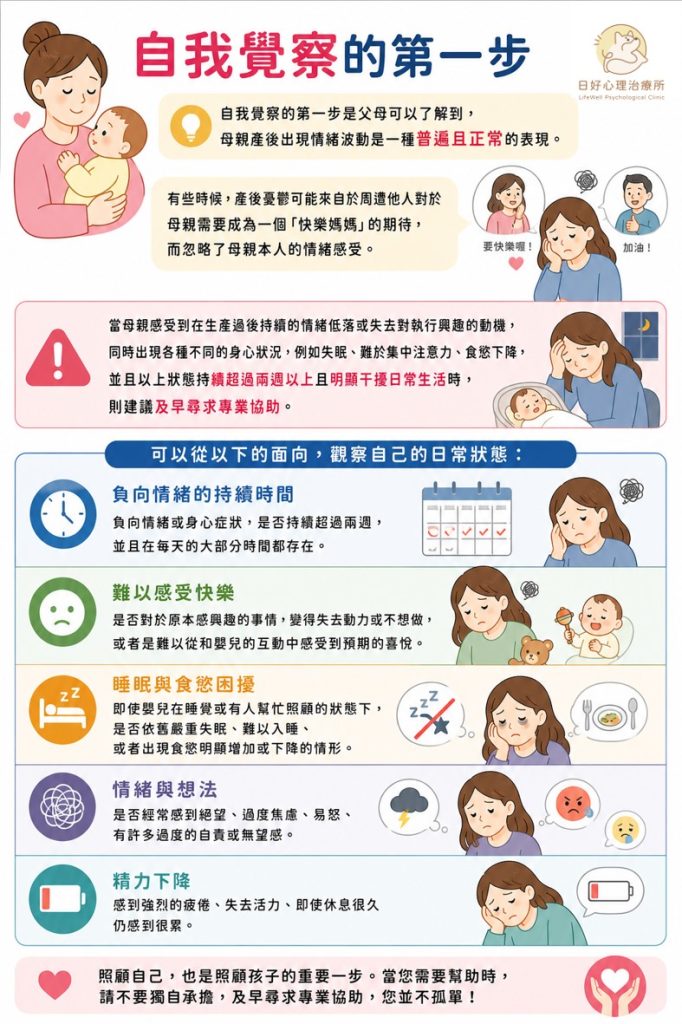
自我覺察的第一步是父母可以了解到,母親產後出現情緒波動是一種普遍且正常的表現。有些時候,產後憂鬱可能來自於周遭他人對於母親需要成為一個「快樂媽媽」的期待,而忽略了母親本人的情緒感受。
當母親感受到在生產過後持續的情緒低落或失去對執行興趣的動機,同時出現各種不同的身心狀況,例如失眠、難以集中注意力、食慾下降,並且以上狀態持續超過兩週以上且明顯干擾日常生活時,則建議及早尋求專業協助。
可以從以下的面向,觀察自己的日常狀態:
- 負向情緒的持續時間:負向情緒或身心症狀,是否持續超過兩週,並且在每天的大部分時間都存在。
- 難以感受快樂:是否對於原本感興趣的事情,變得失去動力或不想做,或者是難以從和嬰兒的互動中感受到預期的喜悅。
- 睡眠與食慾困擾:即使嬰兒在睡覺或有人幫忙照顧的狀態下,是否依舊嚴重失眠、難以入睡、或者出現食慾明顯增加或下降的情形。
- 情緒與想法:是否經常感到絕望、過度焦慮、易怒、有許多過度的自責或無望感。
- 精力下降:感到強烈的疲倦、失去活力、即使休息很久仍感到很累。
產後憂鬱量表是什麼?分數高就一定是產後憂鬱嗎?
最常見的量表工具是愛丁堡產後憂鬱量表。它包含十個問題,用於評估母親在過去七天內的情緒狀態,經常用於醫療機構初步評估母親的情緒狀態。
心理量表無法代替醫療診斷,量表僅用於讓填寫者能更了解自己當下的初步狀態,並且快速辨識可能需要臨床關注的族群。量表分數高時,代表需要尋求專業醫療協助的風險訊號。最終的診斷必須經由精神專科醫師透過詳細的臨床晤談,或者是轉介臨床心理衡鑑,整體考量症狀持續時間、功能損傷程度、並且必須排除其他可能的生理因素後才能進一步確認。
產後憂鬱自我評估後,什麼情況建議盡快就醫或找心理師?
如果在自我評估後發現以下的重要警訊,建議盡快就醫或尋求心理健康的專業協助,例如您的婦產科醫師、精神科醫師、心理師、社工師等等。
- 症狀持續存在或惡化:情緒低落、身心症狀持續超過兩週且沒有好轉的跡象。
- 功能受損:母親感覺自己無法照顧自己或寶寶,或者是難以完成基本的日常生活。
- 自傷念頭:反覆出現傷害自己、或是傷害寶寶的想法(有時這些念頭會讓母親感到極度的困擾)。
- 情緒波動變大:出現高頻率的易怒、煩躁不安,情緒容易受到生活事件而有大波動。
- 社交退縮:對於和家人、親友之間的互動動機下降。
產後憂鬱的原因是什麼?為什麼產後會憂鬱?
產後憂鬱的產生,來自於生理、心理、社會、家庭等各種面向因素所交互作用而成的複雜臨床情形。
荷爾蒙變化、睡眠不足與身體恢復期的影響
產後憂鬱最直接可能的生理因素之一,來自於賀爾蒙的急速變化波動。在母親懷孕期間,體內的雌激素和助孕激素會達到高峰,而在分娩後48小時內會急速下降至懷孕前的狀態。有些女性的生理狀態對於此種賀爾蒙的波動較為敏感,這會干擾腦部負責情緒調節的神經傳導物質,增加憂鬱的風險。同時,生產後的傷口復原、哺餵母乳所需要的大量生理耗能,都會使母親的身體處於高度壓力的狀態。
在照顧嬰兒時,初期非常可能會讓母親有著長期且大量的睡眠剝奪,例如母親需要在半夜起床幫孩子泡牛奶。睡眠不足會帶來體力耗竭,也會影響大腦的情緒調節能力,有時會令人較為容易生氣、容易感到焦慮或憂鬱。
成為母親後的角色壓力、自我懷疑與失控感
生產不僅是生理事件,其中也涉及母親的認同危機和情緒變化。母親需要在非常短的時間內,接受自己從「獨立個體」轉換為「需要24小時待命的照顧者」。如此的生活變化經常令母親感受到自己失去了原先生活的主控感,覺得自己「再也和以前的自己不一樣了」。
在許多社會文化中,分娩與孩子的出生通常會被描繪為是一件充滿喜悅的事,然而這種期待有時會對於情緒痛苦的媽媽是另外一種壓力,可能會有許多的自責。例如懷疑自己是不是不夠愛孩子、擔心自己做不到最好等等。
也有許多受到產後憂鬱困擾的母親,會出現傷害寶寶的強迫性想法(自己不想這麼想,但是這些想法好像侵入自己的大腦一樣很難不去想),但大多數人並非是真的想這麼做,而當自己心中出現這類型的想法時,會令母親感到深度的自我懷疑和自責感。同時這種感受又很難與家人訴說,有時母親只能自己默默承擔,形成更大的身心壓力。
缺乏支持、伴侶關係緊張與原生家庭經驗也可能有關
家庭系統的支持程度是預防或緩解產後憂鬱的關鍵角色。缺乏伴侶的情緒同理或物理上的幫助,是產後憂鬱的風險因素之一。如果伴侶關係、原生家庭關係、婆媳關係緊張或有高度衝突,母親在孤立無援的狀態下更容易陷入情緒低落。
如果原生家庭具有憂鬱症病史,或者是母親在童年時期曾經有過不穩定、甚至受虐的早期經驗,這些經驗會影響母親大腦的壓力調節系統,可能使得母親在面對育兒教養的挑戰時,更容易觸發憂鬱情緒。
現代核心家庭較缺乏早期年代中,許多家庭有大家庭模式的照顧支援,許多母親在產假期間缺乏可以傾訴或訴說心事的對象。而在產假期間,對於經濟狀態的擔憂、擔心育兒開銷、對於重返職場的焦慮、擔心自己無法兼顧家庭和工作等等狀態,都可能帶來情緒的負擔。
產後憂鬱高風險族群有哪些?哪些媽媽要特別留意?
產後憂鬱的風險因素,涵蓋生理、心理、社會等多向度。這些風險因素會不斷地累積,當這些負擔超過母親的因應能力時,具有產後憂鬱的風險就可能提高。
曾有憂鬱症、焦慮症或情緒困擾病史的媽媽
心理健康病史,例如憂鬱症、焦慮症等等,是產後憂鬱的預測指標。過去曾患有憂鬱或焦慮,或者是在懷孕期間曾頻繁出現情緒困擾的母親,具有產後憂鬱的風險較高。如果前一胎曾患有產後憂鬱,下一胎復發的機率也較高。需要留意的是,高風險並不代表絕對會有產後憂鬱,透過許多的產前支持和產後的密切追蹤,許多高風險的母親也能平穩度過這段時期。
新手媽媽、早產照顧壓力大或缺乏後援者
環境壓力是觸發憂鬱情緒的重要外在因素。新手媽媽在第一次生產時,會面臨巨大的角色轉換壓力,這是產後憂鬱的高風險因素之一。缺乏伴侶和社會支持系統,也是最顯著的風險因子,例如伴侶因工時較長而無法參與孩子的照顧、沒有長輩的後援、因為搬到新家而沒有親近可以訴說心事的親友等等。
如果嬰兒有早產、出生低體重、先天的健康問題、嬰兒氣質偏向敏感哭鬧等,都會讓母親感到精疲力盡並充滿挫折。而嬰兒的睡眠不穩定或睡眠困擾,也與母親的憂鬱情緒有非常強烈的影響關係。
完美主義傾向、對自己要求很高的媽媽也可能是高風險族群
性格特質也會影響一個人的心理與情緒調節。具有較完美主義傾向的母親,較容易在照顧嬰兒的過程中,因為無法達到自己心中的理想標準,而感到強烈的自責。對於對生活經常可以感受到掌握感的母親而言,新生兒帶來的難以掌控和失去生活節奏,可能會引發母親強烈的焦慮和不安。
另外一個令母親感到困擾的是來自於社會文化的印象。社會文化經常將母親角色將「犧牲」「快樂」連結,當母親發現現實生活與他人期待有巨大落差時,母親可能會感到許多的懷疑感或罪惡感,成為情緒低落的來源。
產後憂鬱持續多久?產後憂鬱會持續多久?
產後的情緒低落需要超過兩週以上,才會評估為產後憂鬱。如果持續未經過治療,可能持續達數個月以上,並且也有一定比例的母親在分娩一年後仍然處於憂鬱狀態。而產後低潮是一種普遍且正常的短暫情緒波動,通常在產後數天內會發生,但與產後憂鬱不同的是,產後低潮不會造成長期的功能損傷。
產後低潮通常多久會緩解?
產後低潮是母親產後身心重新適應的自然過程。雖然母親會感到容易流淚、焦慮、煩躁,但主導的情緒通常仍然會包含快樂的感覺,並且不會嚴重影響生活功能(例如照顧自己或照顧嬰兒的能力)。大多數的產後低潮狀態,會在兩週內自行消失,不需要特別的醫療介入。
產後憂鬱持續多久才需要提高警覺?
如果情緒困擾持續超過兩週且沒有明顯緩解,並且開始影響生活時,就需要特別留意,必要時尋求專業協助。即使憂鬱症狀未滿兩週,但如果反覆出現想要傷害自己或傷害嬰兒的念頭,也應視為重要的臨床問題並盡速就醫。同時,當母親感覺自己因為情緒困擾,難以持續進行育兒或照顧嬰兒、對原本有興趣的事情失去動力、在嬰兒睡覺時依舊失眠等等,也是需要重視的訊號。
若沒有及早處理,產後憂鬱可能帶來哪些長期影響?
對於母親本人,未及早介入與治療的憂鬱,可能會轉為慢性憂鬱或反覆發作。曾經患有產後憂鬱的母親,在下一胎復發的機率也相對一般母親高。母親的情緒狀態也會影響母親和嬰兒之間的關係和早期依附關係。對於長期來說,不只是影響母親本人的狀態和生活功能,也會影響孩子的各項發展,包含認知、情緒、行為等面向。而母親的產後憂鬱也是另外一方伴侶出現憂鬱症狀的預測因子,容易引發伴侶關係之間的衝突或家庭功能失調。
延伸閱讀:孩子哭鬧黏人可能代表什麼?家長需要重視的嬰幼兒心理健康
如何走出產後憂鬱?改善產後憂鬱可以先做哪些事?
走出產後憂鬱,對於母親本人或家屬而言,都是一個艱辛且困難的過程。當母親被照顧嬰兒的壓力所淹沒時,試著從一個一個小地方開始協助,不急著一次解決所有的問題,更可以有效協助自己的情緒。
改善產後憂鬱的第一步:試著覺察自己現在真的很辛苦
許多母親會因為自己沒有展現出他人或自己期待的母愛或喜悅,而感到自責或羞愧。首先第一步試著稍微放下對於「完美媽媽」的追求,可以做為緩和情緒的關鍵。產後憂鬱是一種臨床的醫療狀況,其中涉及生理的賀爾蒙劇烈變化和心理上的重大轉變,因此有產後憂鬱不代表就是不好的或者是不夠努力的,是一種需要被重視與支持的情緒困擾。尋求專業協助不會是不好的表現,而是為了自己和孩子的未來和發展所做的努力。是值得被看見的,也值得被理解。
改善產後憂鬱的小技巧:從生活細節找到自己的空間
- 設定極小目標:每天只給自己一項除了育兒以外的任務,並且是關於自己的任務。例如花一分鐘在窗邊呼吸新鮮空氣、聽一首自己喜歡的歌、看一段自己喜歡的影片。小小的任務有助於讓自己找回生活控制感。
- 練習「請求協助」:把「請幫我抱一下寶寶,我想喝個水」作為一種練習,請其他家人協助的同時,也可以讓自己有喘息的空間。也記得,在請求協助時,並非代表自己就是不好的媽媽,而是自己也需要有些許讓身體和情緒休息的時間。
- 找到自己生活的細節:在生活中的不同小細節中,加入自己喜好的地方。例如使用自己喜歡的碗盤、選擇自己喜歡的圖案的杯子等等,在生活裡面一點一點地加入會讓自己感到喜悅的小地方。
調整睡眠、分工與日常節奏,是改善產後憂鬱的重要基礎
穩定的生理基礎可以提升情緒調節的能力,調整日常生活節奏有助於緩解憂鬱症狀。在睡眠方面,可以和伴侶安排輪班照顧孩子,確保自己有連續且充足的休息時間。如果有時間,可以輕度的至戶外接受早晨光照,或者是到安全的戶外輕微、強度較低的散步,也有助於改善情緒。
找可信任的人訴說、找心理師談,會比一個人的孤單更有效
將情緒說出口,本身就具有調節的功能。可以找尋自己信任的親友,訴說自己在懷孕期間與生產過後的情緒困難。如果不知道該與誰訴說,也可以尋求心理師的協助,幫忙母親重新定位與回歸情緒穩定的狀態。透過醫療、心理諮商、社會支持、家庭成員的共同合作,對於產後憂鬱的陪伴與治療是最有效的方式。
產後憂鬱治療有哪些方式?心理諮商、藥物與家庭支持怎麼選?
產後憂鬱的治療,會依照症狀嚴重程度來決定。心理治療、藥物治療、或者是綜合使用,都對不同程度的憂鬱各有幫助。
產後憂鬱治療:心理諮商可以幫助媽媽什麼?
心理諮商與心理治療是治療產後憂鬱的選擇之一,也適合擔憂藥物副作用的患者。認知行為治療、人際歷程取向治療、精神分析取向心理治療等方式,都有助於協助母親整理情緒,重新找回自己的角色、調節角色轉換帶來的壓力、緩解母親因情緒困擾對嬰兒產生的疏離或罪惡感,重新建立良好的母嬰關係。
延伸閱讀:認知行為治療怎麼做?一次帶你快速看懂CBT的核心要點、『精神分析取向心理治療』是什麼?從潛意識看見內在困擾的來源和變化
什麼情況下醫師可能會建議藥物治療?
當症狀呈現中度甚至重度並且明顯影響生活功能,而憂鬱的程度令母親完全無法完成育兒的任務或日常生活自理,藥物治療可能是其中一個重要選項。詳細的藥物治療計劃,則需透過精神專科醫師評估與患者當下的狀態來共同討論及決定。
家人一起參與,是產後憂鬱治療效果很重要的一環
治療產後憂鬱不只是母親本人的挑戰,家庭系統的支持與陪伴也非常重要,甚至是產後憂鬱復原的關鍵。而家長之間的情緒狀態經常相互影響,因此伴侶共同參與治療歷程更為重要。伴侶的情緒同理與治療參與,可以有效緩解母親的情緒、降低孤獨感。當家人能逐漸理解產後憂鬱是一種「生理與心理的共同反應」,就能更理解母親在這段歷程中遇到的困難,也能協助母親更願意表達自己的感受。
產後憂鬱,伴侶可以怎麼做?伴侶陪伴方式很重要
產後憂鬱是可以治療的醫學情形,另一半的理解、分擔、耐心的陪伴,是引導母親走出憂鬱的強大力量。如果您的伴侶正處於產後憂鬱的困擾之中,身為另一半的支持與陪伴是重要的復原因子之一。伴侶越早參與治療歷程,對於雙方的幫助就越大。
伴侶有哪些最不該說的話?為什麼有些安慰反而讓媽媽更受傷?
有時伴侶希望可以安慰有產後憂鬱的另一半,但有時卻不知道該說些什麼。有一些看似正向的話但缺乏情緒同理的話語,可能會為另一半帶來困擾,需要盡可能避免:

- 「你應該要覺得開心才對」→ 否認了母親的真實痛苦
- 「大家也都是這樣過來的」→ 忽略了需要臨床關注的憂鬱症狀
- 「你放輕鬆,想開一點」→ 將複雜的憂鬱症狀過於簡化
- 「我不懂為何你會憂鬱」→ 隱含了對於「媽媽應該要完美」的錯誤期待
以上話語都可能讓產後憂鬱的母親更難受,也可能會令母親更害怕表達自己的情緒,因此需要盡可能避免。
伴侶可以怎麼陪伴?從物理支援到情緒支持

- 主動分擔與分工:暫時接手餵奶、換尿布等照顧任務,協助伴侶從精疲力盡的照顧中暫時喘息。
- 降低家務標準:主動協助家務或尋求外部支援,讓母親能專注於身心復原。
- 守護睡眠:因為照顧嬰兒所帶來的睡眠剝奪,是憂鬱復發的重要因素之一。安排輪班照顧孩子,確保伴侶有連續且充足的休息時間。
- 真誠傾聽不評價:表達您會陪在對方身邊並一起面對,例如「我會陪你一起度過這段時間」「我在這裡聽你說」「我能感受到你已經做的夠好了,這樣就很好」,以專注聆聽、不對對方的話多做評價,表達對於情緒的同理與同在。
- 陪同就醫:憂鬱可能會使得母親難以做決定或社交退縮,陪同伴侶參與心理諮商或看門診能提供安全感。
當媽媽說出想消失、想逃走時,伴侶該怎麼做?
- 辨識行為背後的訊息:突然離家或失去聯繫,通常是母嬰連結受損與憂鬱的可能徵象,須謹慎看待。
- 陪伴與不責備:保持不評價的態度,讓母親知道你會保護他和嬰兒的安全,不在此時爭論責任歸屬的問題。
- 視為醫療緊急狀態:如果母親伴隨傷害自己或嬰兒的念頭,請立刻尋求心理健康專業協助或精神科急診協助。
- 建立安全計劃:與專業醫療人員討論安全計劃,如果母親有衝動的念頭,需要陪同在母親和嬰兒身邊。
什麼時候該尋求專業幫助?
許多女性在產後會經歷短暫的情緒起伏與產後低潮,但如果低落情緒持續情形超過兩週且沒有改善跡象,需要持續且密切的留意和關注。
當情緒低落已影響照顧自己與孩子,就不只是累而已
如果感受到情緒低落讓自己無法進行日常照顧嬰兒的任務,則會視為一個需要臨床關注的跡象。當心理上的疲累影響了自己和嬰兒之間的情感連結,甚至是對照顧孩子感到恐懼或焦慮,這也是具有強烈身心壓力的反應。
出現自傷、輕生或傷害孩子的念頭時,要立刻求助
凡是出現傷害自己、輕生、或是傷害嬰兒的念頭,都應被視為是醫療警訊,請立即尋求醫療專業協助。如果愛丁堡產後憂鬱量表中的第十題(我會有傷害自己的想法)有任何「沒有這樣(0分)」以外的選擇,也須第一時間聯繫醫療團隊或家人。
及早求助是保護媽媽與孩子的重要選擇
及早尋求協助是給自己和孩子一個健康未來的負責任的決定。產後憂鬱是可以治療的情緒困擾,透過心理諮商、藥物治療、家庭系統共同介入,絕大多數患者都可以有顯著改善。
產後憂鬱常見問題 FAQ
產後憂鬱是非常常見且涉及生理和心理變化的醫療議題。產後憂鬱與一般短暫的情緒波動或產後低潮不同,它會影響母親的生活功能,需要高度重視與進行醫療介入。
兩者在嚴重程度、持續時間、對生活的影響有所差異。產後低潮有多數的母親會經歷,通常在產後的三到五天內會達到高峰,且會在兩週內自行消失。主要的情緒通常仍是快樂的,只是情緒反應變得較為敏銳與容易波動,不影響生活功能。產後憂鬱的症狀會更嚴重且更持久(兩週以上),主要的情緒大多時間都是低落或失去對興趣的動機,會嚴重影響生活功能與母親照顧嬰兒的能力。如果沒有經過治療,可能會發展為慢性且長期的憂鬱。
哭泣來自於生理和心理的雙重作用。在分娩後48小時內,體內的賀爾蒙和神經傳導物質會有劇烈的波動,這會影響母親的情緒調節。在心理方面,長期因照顧嬰兒的睡眠不足、成為母親的角色轉換壓力、對嬰兒生理狀態的焦慮、缺乏支持的孤獨感,也會讓情緒變得容易低落或傷心哭泣。哭泣也是一種正常反應,不一定是異常的表現。
患者在出現五項或更多項的憂鬱症狀,並且持續超過兩週以上。症狀中必須包含情緒低落或失去興趣等其中一項。有時患者會感受到即使嬰兒在睡覺或有人照顧時,自己也會嚴重失眠、食慾明顯改變、感到過度的罪惡感或無價值感、與嬰兒缺乏連結感、對嬰兒狀態過度焦慮等。
除了觀察情緒是否低落持續超過兩週,可以留意是否有日常功能受損(難以應對基本的育兒任務或日常工作)、睡眠困擾、難以消散或控制的想法等等。而愛丁堡產後憂鬱量表也是常用的篩檢工具,可以用來初步辨識具有產後憂鬱高風險的族群,協助早期發現問題。但是需要注意,量表不能取代醫師的醫療診斷,如果在愛丁堡產後憂鬱量表高於十分,則建議立即尋求心理健康與專業醫療的協助,例如精神科醫師、心理師。
如果情緒低落與相關身心症狀持續超過兩週,並且沒有改善或好轉的跡象,則須提高警覺並就醫。
曾經患有憂鬱症、焦慮症、或者是前一胎有產後憂鬱歷史者。缺乏伴侶或家人的支持、伴侶關係緊張、早產兒、新生兒健康出現問題等等,也是產後憂鬱的危險因子。
如果是產後低潮,通常會在一到兩週內逐漸緩解,不一定需要醫療介入或心理諮商。而產後憂鬱是一種臨床疾患,通常難以自己好起來。未經治療的憂鬱可能會轉為慢性且長期的心理健康問題,影響母親和嬰兒之間的未來心理健康。
不一定。治療方式通常根據嚴重程度而定。詳細要以哪一種治療方式為主,或者是否合併使用,仍需與醫療團隊討論為主。
伴侶的陪伴和情緒支持是產後憂鬱復原的重要因子。透過實質物理支援、具有同理且不批評的傾聽與情緒支持,都可以有助於減緩產後憂鬱的低落情緒。當母親表達對於自己或嬰兒的傷害念頭,避免責備,除了以情緒支持的方式同理對方的情緒,也需要立即協助尋求專業醫療協助。
參考資料:
Aștefanei, A., & Miclea, M. (2025). Technology-Based interventions for the treatment of peripartum depression: an In-Depth systematic review. International Journal of Cognitive Behavioral Therapy, 18(1), 53-93.https://doi.org/10.1007/s41811-025-00245-4
Branquinho, M., de la Fe Rodriguez-Munoz, M., Maia, B. R., Marques, M., Matos, M., Osma, J., … & Vousoura, E. (2021). Effectiveness of psychological interventions in the treatment of perinatal depression: A systematic review of systematic reviews and meta-analyses. Journal of Affective Disorders, 291, 294-306.https://doi.org/10.1016/j.jad.2021.05.010
Batt, M. M., Duffy, K. A., Novick, A. M., Metcalf, C. A., & Epperson, C. N. (2020). Is postpartum depression different from depression occurring outside of the perinatal period? A review of the evidence. Focus, 18(2), 106-119.https://doi.org/10.1176/appi.focus.20190045
Dekel, S., Ein-Dor, T., Ruohomäki, A., Lampi, J., Voutilainen, S., Tuomainen, T. P., … & Lehto, S. M. (2019). The dynamic course of peripartum depression across pregnancy and childbirth. Journal of psychiatric research, 113, 72-78.https://doi.org/10.1016/j.jpsychires.2019.03.016
Figueiredo, F. P., Parada, A. P., de Araujo, L. F., Silva Jr, W. A., & Del-Ben, C. M. (2015). The Influence of genetic factors on peripartum depression: A systematic review. Journal of affective disorders, 172, 265-273.https://doi.org/10.1016/j.jad.2014.10.016
Gopalan, P., Spada, M. L., Shenai, N., Brockman, I., Keil, M., Livingston, S., … & Glance, J. B. (2022). Postpartum depression—identifying risk and access to intervention. Current Psychiatry Reports, 24(12), 889-896.https://doi.org/10.1007/s11920-022-01392-7
Levin, G., & Ein-Dor, T. (2023). A unified model of the biology of peripartum depression. Translational Psychiatry, 13(1), 138.https://doi.org/10.1038/s41398-023-02439-w
Li, X., Laplante, D. P., Paquin, V., Lafortune, S., Elgbeili, G., & King, S. (2022). Effectiveness of cognitive behavioral therapy for perinatal maternal depression, anxiety and stress: A systematic review and meta-analysis of randomized controlled trials. Clinical psychology review, 92, 102129.https://doi.org/10.1016/j.cpr.2022.102129
Miller, L. J. (2002). Postpartum depression. Jama, 287(6), 762-765.https://doi.org/10.1001/jama.287.6.762
O’Hara, M. W. (2009). Postpartum depression: what we know. Journal of clinical psychology, 65(12), 1258-1269.https://doi.org/10.1002/jclp.20644
O’hara, M. W., & Swain, A. M. (1996). Rates and risk of postpartum depression—a meta-analysis. International review of psychiatry, 8(1), 37-54.https://doi.org/10.3109/09540269609037816
Palagini, L., Bruni, O., Colizzi, M., Comacchio, C., Gemignani, A., Nobili, L., … & Vergari, T. (2025). Maternal vulnerability to insomnia: Relationship with poor newborn sleep and peripartum psychopathology. Sleep medicine, 106732.https://doi.org/10.1016/j.sleep.2025.106732
Postpartum Depression: Action Towards Causes and Treatment (PACT) Consortium, 2015. Heterogeneity of postpartum depression: a latent class analysis. Lancet Psychiatry 2, 59–67. https://doi.org/10.1016/S2215-0366(14)00055-8.
Patel, M., Bailey, R. K., Jabeen, S., Ali, S., Barker, N. C., & Osiezagha, K. (2012). Postpartum depression: a review. Journal of health care for the poor and underserved, 23(2), 534-542. https://doi.org/10.1353/hpu.2012.0037
Pearlstein, T., Howard, M., Salisbury, A., & Zlotnick, C. (2009). Postpartum depression. American journal of obstetrics and gynecology, 200(4), 357-364.https://doi.org/10.1016/j.ajog.2008.11.033
Radoš, S. N., Akik, B. K., Žutić, M., Rodriguez-Munoz, M. F., Uriko, K., Motrico, E., … & Lambregtse-van den Berg, M. (2024). Diagnosis of peripartum depression disorder: A state-of-the-art approach from the COST Action Riseup-PPD. Comprehensive Psychiatry, 130, 152456.https://doi.org/10.1016/j.comppsych.2024.152456
Radoš, S. N., Matijaš, M., Brekalo, M., & Žutić, M. (2024). Development and validation of the Peripartum depression scale. Journal of affective disorders reports, 17, 100820.https://doi.org/10.1016/j.jadr.2024.100820
Savoca, P. W., Glynn, L. M., Fox, M. M., Richards, M. C., & Callaghan, B. L. (2024). Interoception in pregnancy: Implications for peripartum depression. Neuroscience & Biobehavioral Reviews, 166, 105874.https://doi.org/10.1016/j.neubiorev.2024.105874
Serati, M., Redaelli, M., Buoli, M., & Altamura, A. C. (2016). Perinatal major depression biomarkers: a systematic review. Journal of affective disorders, 193, 391-404.https://doi.org/10.1016/j.jad.2016.01.027
Stewart, D. E., & Vigod, S. (2016). Postpartum depression. New England Journal of Medicine, 375(22), 2177-2186.https://doi.org/10.1056/NEJMcp1607649
Valverde, N., Mollejo, E., Legarra, L., & Gómez-Gutiérrez, M. (2023). Psychodynamic psychotherapy for postpartum depression: A systematic review. Maternal and Child Health Journal, 27(7), 1156-1164.https://doi.org/10.1007/s10995-023-03655-y
Valadares, G., Drummond, A.V., Rangel, C.C., Santos, E., Apter, G. (2020). Maternal Mental Health and Peripartum Depression. In: Rennó Jr., J., Valadares, G., Cantilino, A., Mendes-Ribeiro, J., Rocha, R., Geraldo da Silva, A. (eds) Women’s Mental Health. Springer, Cham. https://doi.org/10.1007/978-3-030-29081-8_24






